О важности применения принципов доказательной медицины можно говорить бесконечно, особенно в разрезе рекомендаций, назначений и советов о здоровье.
Это важно, потому что в этом блоге нет и не может быть моего личного мнения, основанного на моем опыте. Здесь есть факты, рекомендации научного сообщества, ссылки на качественные исследования. Мои советы могут быть только о том, как проще и эффективнее внедрить в повседневную жизнь здоровые привычки в питании. Но не о супер-пупер новой диете, авторской методике голодания или том, как жить до 1000 лет, употребляя семена китайской долгохвостки.
Что это?
Доказа́тельная медици́на — подход к медицинской практике, при котором решения о применении медицинских мероприятий принимаются, исходя из имеющихся доказательств их эффективности и безопасности, а такие доказательства подвергаются поиску, сравнению, обобщению и широкому распространению для использования в интересах пациентов (Evidence Based Medicine Working Group, 1993).
Доказательная медицина — не наука (!), а совокупность методов исследования, которые обеспечивают получение достоверных данных о причинах и механизме развития заболевания, а также об эффективности тех или иных методов диагностики и лечения [1].
Казалось бы – а зачем какие-то новые методы оценки эффективности лечения, будто есть неэффективные? Разве медицина НЕдоказательной быть может?! Т.е. нас лечили-лечили годами горчичниками от простуды, а тут бац – и неэффективно? Именно так. Многие, даже существующие длительное время медицинские традиции и «общепризнанные» методы лечения, долгое время не были подвергнуты адекватной научной проверке. Упс.
Минутка истории:
Профессор Арчи Кокран в середине XX века задумался о том, насколько в действительности эффективны современные ему методы лечения инфекционных заболеваний. Когда после приёма лекарства пациенту становится лучше, это не всегда связано с действием самого лекарства, примерно в трети случаев работает эффект плацебо, который издавна используется врачами [2].
После того, как в результате ревизии всех известных медицинских вмешательств оказалось, что каждое второе вмешательство, которое использовалось врачами, не имело доказательств своей эффективности, группой канадских учёных из Университета Мак-Мастера (Торонто) в 1996 году и был предложен термин «доказательная медицина» [1].
После осознания этого факта лично мне захотелось абсолютно все медицинские назначения и манипуляции проверить на предмет доказанной эффективности. Однако, добыть доказательства эффективности или неэффективности какого-либо метода лечения или диагностического исследования непросто: это трудоемкий и дорогостоящий процесс.
Тем не менее, на сегодняшний момент проделана огромная работа по сбору и систематизации клинических исследований, в результате которой созданы базы данных доказательной медицины.
1. Evidence – based Medicine Reviews from Ovid Technologies содержит несколько электронных баз данных, включая и специализированные.
2. Cochrane Library содержит систематизированные обзоры исследований в области охраны здоровья.
3. Best Evidence содержит отдельные исследования и систематизированные обзоры более 100 медицинских журналов на испанском, отличающихся высоким научным качеством и клинической значимостью.
4. Medline или PubMed – самая большая в мире база данных фундаментальных и прикладных исследований. Основа для поиска специализированных баз данных.
А как велась проверка исследований?
Немного о том, каким исследованиям можно верить, а какие лучше перепроверять или воздержаться от применения их выводов.
В ноябре 1998 годов группой исследователей предложена рейтинговая система оценки клинических исследований, где с возрастанием порядкового номера доказательности качество клинических исследований снижается [3]. Уровни принято обозначать римскими цифрами (I, II, III, IV) или буквами латинского алфавита (А, В, С, D). Цифры обозначают уровень доказательности результатов научных исследований. Буквы обозначают уровень доказательности принятых рекомендаций.
- Класс (уровень) I (A): большие двойные слепые плацебоконтролируемые исследования, а также данные, полученные при мета-анализе нескольких рандомизированных контролируемых исследований.
- Класс (уровень) II (B): небольшие рандомизированные контролируемые исследования, в которых статистические расчёты проводятся на ограниченном числе пациентов.
- Класс (уровень) III (C): нерандомизированные клинические исследования на ограниченном количестве пациентов.
- Класс (уровень) IV (D): выработка группой экспертов консенсуса по определённой проблеме.
Мета-анализ
Я приведу выдержку из учебного пособия по доказательной медицине [4], которая:
«Эффективность какого-либо терапевтического или профилактического вмешательства часто изучается в многочисленных клинических исследованиях, результаты которых могут быть неоднородными. Обычно результаты этих исследований обобщаются в описательных обзорах, что позволяет быстро получить представление об интересующем вопросе. Однако, на содержание таких обзоров, могут оказывать влияние мнение автора, а также неполный подбор анализируемых исследований, что может привести к неправильному представлению о лекарственном препарате или методе лечения. Избежать этих недостатков позволяют систематизированные обзоры. Систематизированный (систематический) обзор. Это практически научное исследование, материалом для которого являются результаты клинических исследований. Его целью является взвешенное и беспристрастное изучение результатов ранее выполненных исследований. Основным требованием является анализ всех качественных оригинальных исследований, посвященных определенной проблеме. Количественная оценка суммарного эффекта, установленного на основании результатов всех изученных исследований проводиться с помощью мета-анализа.»
На слайде приведена пирамида доказательной медицины, в которой очень наглядно показана степень достоверности какого-либо исследования. Мета-анализ, естественно – вершина пирамиды.

Невероятно, но факт: раздела «а вот соседке моей троюродной бабушки это помогло» нет в принципе. Помните про эффект плацебо и кучу других скрытых факторов, о которых такие замечательные советчики могут «забыть».
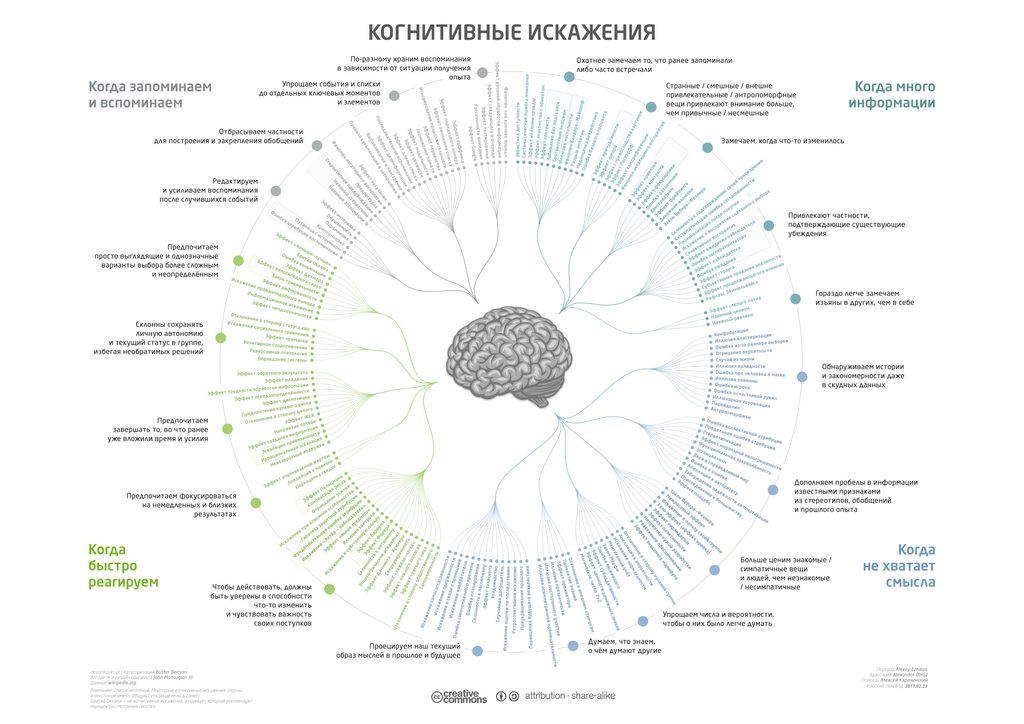
Вот, например, неполный список когнитивных искажений, которые присущи ЛЮБОМУ человеку в силу особенности устройства нашего мозга. То есть эти ошибки присутствуют у каждого человека не потому, что он пытается нас обмануть или приукрасить, а потому, что он….человек!
Достоинства мета-анализа [4]:
1. Более четкая картина, благодаря систематизированному обобщению исследований.
2. Устранение ошибок, возникающих при описательных обзорах.
3. Точность в результате большого числа обследованных больных.
4. Прозрачность, благодаря открытости методологии получения ответа на поставленный вопрос.
Ошибки при мета-анализе [4]:
1. Связанные с выявлением и отбором исследований:
- неполное выявление исследований по интересующей проблеме;
- низкое качество и адекватность исследований;
- преобладание публикаций преимущественно положительных результатов.
2. Связанные с неоднородностью объединяемых исследований. Избежать невозможно, поэтому важно определить, насколько имеющаяся неоднородность может отразиться на выводах.
3. Утрата важной информации. Так как обычно изучаются бинарные показатели (например, жив/умер, эффект/отсутствие эффекта), то другие иногда важные данные отбрасываются.
4. Неадекватный анализ подгруппы. Данные, полученные при субанализе, могут быть использованы при планировании новых исследований, но не для объяснения результатов мета-анализа, так как рандомизация, использованная в исследовании, не распространяется на подгруппы.
5. Неадекватный анализ чувствительности, который определяется путем оценки, насколько изменение подходов к объединению данных может отразиться на главных результатах.
6. Противоречия с новыми данными. Сравнение результатов мета-анализа с результатами хорошо организованных, рандомизированных, контролируемых исследований («мега-исследований»).
Клинические руководства
Результаты клинических исследований и заключение мета-анализа, сделанного на их основе, обычно используются при написании клинических руководств (рекомендаций).
Клиническое руководство – это систематически разрабатываемые положения, помогающие практическому врачу и пациенту принять правильное решение относительно заботы о здоровье в специфических клинических условиях. Это вам не просто БАДы по фотографии назначать.
Кстати, в конце 2018 г. Президент РФ подписал ФЗ-489 о клинических рекомендациях: с 01.01.2022 г. медицинская помощь в России будет оказываться на основе клинических рекомендаций, на их основе будут разрабатываться стандарты медицинской помощи.
Так что медленно, но верно, мы движемся в сторону адекватной, доказательной и эффективной медицине.